Cholesterol i miażdżyca. Czyżby wszyscy się mylili?
Nowe badania wskazują, że cholesterol nie odgrywa bezpośredniej roli w powstawaniu miażdżycy. Jest nim zupełnie inny związek. Podejrzenia narastały od lat, teraz naukowcy publikują bardzo eleganckie wyjaśnienie, w jaki sposób szkodzi on układowi krążenia
Jeśli wnioski z tych badań się potwierdzą, będzie to rewolucja w medycynie. I rewolucja, która dotknie wielu z nas. Bo wiele osób boryka się z wysokim poziomem cholesterolu oraz jego skutkami.
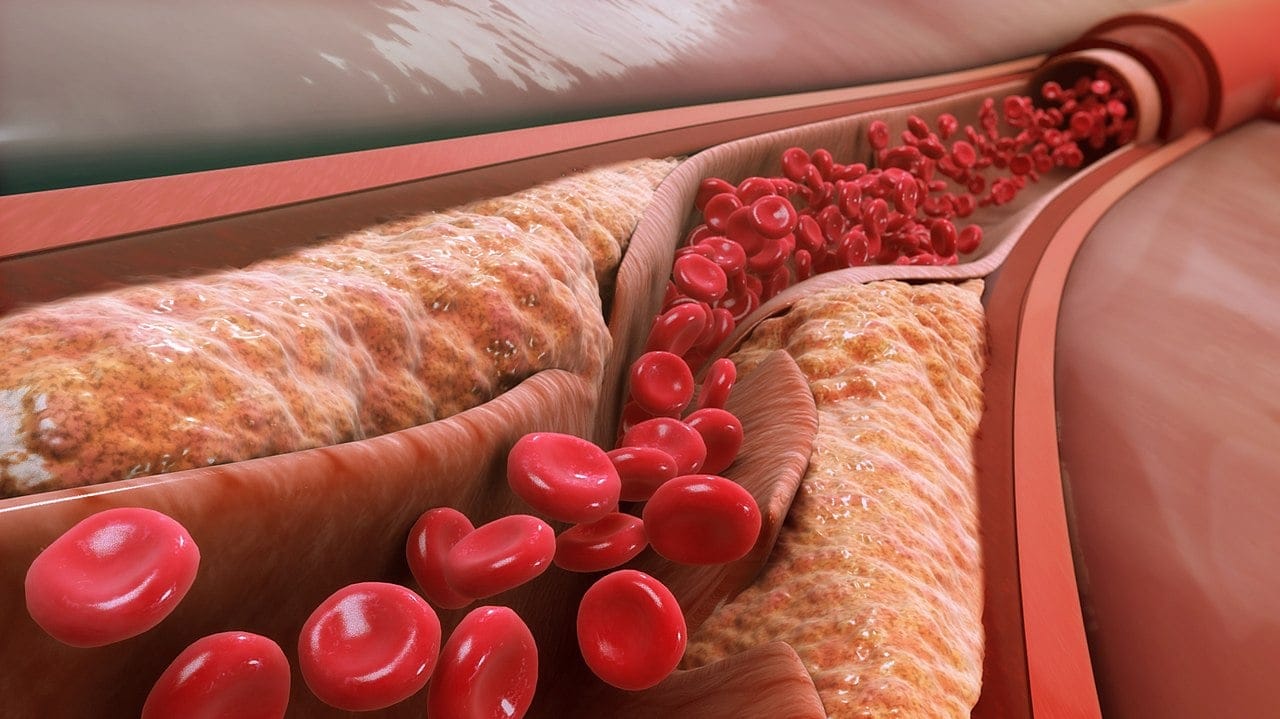
Od dekad panuje przekonanie – poparte naukowymi dowodami – że za miażdżycę naczyń krwionośnych odpowiadają w dużej mierze złogi cholesterolu. Jego nadmiar odkłada się na ścianach naczyń żylnych i tętniczych, co prowadzi do ich zwężenia.
To jednak dopiero początek całej kaskady szkodliwych zmian w naczyniach. Kolejnym etapem jest wapnienie takich złogów, prowadzące do stwardnienia tętnic, czyli (po łacinie) arteriosklerozy. Nad takim ogniskiem miażdżycowym pojawiają się też ubytki śródbłonka, które przyciągają płytki krwi. Tworzą skrzep, który może zablokować tętnicę. Jeśli dzieje się to w tętnicy wieńcowej, dochodzi do zawału serca. Jeśli w mózgu, udar niedokrwienny.
Nawet bez całkowitego zablokowania tętnicy, miażdżyca tętnic mózgu powoduje niedokrwienie mózgu i zmiany psychiczne (popularny termin „skleroza” to po prostu skrót terminu „arterioskleroza”), ułatwia pęknięcia naczyń i udary krwotoczne (zwłaszcza przy współistniejącym nadciśnieniu). Miażdżyca tętnic wieńcowych jest jedną z przyczyn choroby wieńcowej, miażdżyca aorty może prowadzić do powstania tętniaka.
To fakty, które zna każdy lekarz. A większość z nas wie, że „zły cholesterol” jest groźny dla zdrowia.
Przeczytaj także:
Cholesterol, ale raczej nie z żywności
Przegląd badań opublikowany w 2016 roku pokazuje, że związek między spożyciem cholesterolu a jego poziomem we krwi jest niepewny. Kolejny przegląd opublikowany w 2020 roku uznał, że związek między spożyciem cholesterolu a jego poziomem we krwi istnieje, ale jest raczej słaby.
Dziś wiemy, że to nie cholesterol, który spożywamy, jest głównym winowajcą. Szkodzi nam raczej nadmiar tłuszczów, które wątroba przerabia na cholesterol. Stężenie cholesterolu rośnie przy wysokim spożyciu nasyconych kwasów tłuszczowych – czyli głównie tłuszczów zwierzęcych. Tłuszcze roślinne zawierają głównie kwasy nienasycone i mogą wręcz poziom cholesterolu obniżać.
„Warto podkreślić, że wpływ cholesterolu pokarmowego (np. z jaj, mięsa czy owoców morza) na poziom cholesterolu we krwi jest znacznie mniejszy, niż sądzono jeszcze kilkanaście lat temu. Istnieje jednak niewielka grupa tzw. osób hiperresponsywnych, u których wzrost spożycia cholesterolu prowadzi do wyraźniejszego wzrostu poziomu cholesterolu LDL (tzw. złego cholesterolu) i cholesterolu całkowitego” – wyjaśnia dr Katarzyna Wolnicka, specjalistka dietetyki i wykładowczyni akademicka.
I podkreśla: „Jednak zdecydowanie większy wpływ na profil lipidowy ma rodzaj tłuszczów w diecie. Tłuszcze nasycone (np. z tłustego mięsa, oleju kokosowego) podnoszą poziom cholesterolu LDL, a tłuszcze nienasycone (np. z oliwy, awokado, orzechów, ryb) obniżają go. Niekorzystne są też izomery trans kwasów tłuszczowych pochodzące z częściowo utwardzonych olejów roślinnych – mogą znajdować się w daniach fast food czy wyrobach cukierniczych. Równie ważna, jeśli chodzi o dietę, jest zawartość błonnika rozpuszczalnego czy spożycie fitosteroli, które wykazują korzystne działanie”.
Nadmierna ilość cholesterolu we krwi jest, według współczesnej wiedzy, wynikiem nie tylko diety, ale czynników genetycznych oraz środowiskowych. Do tych drugich należą na przykład masa ciała, dieta oraz stres. A podwyższać poziom cholesterolu, jak wynika z badań, może nawet samotność.
Niezależnie od przyczyn tego stanu, wysoki poziom cholesterolu we krwi uważano za główny czynnik rozwoju miażdżycy oraz chorób układu krążenia. W tej historii, z pozoru dobrze poznanej, było jednak wiele tajemnic.
Dlaczego zdrowi też mają złogi cholesterolu
Nie wiadomo, dlaczego niektórzy mają wysoki cholesterol, lecz nie mają miażdżycowych zmian. Nie dochodzi u nich do rozwoju choroby wieńcowej, udarów ani zawałów. Inni odwrotnie, zapadają na choroby układu krążenia mimo niezbyt wysokiego poziomu cholesterolu.
Wiele wskazywało na to, że cholesterol prowadzi do miażdżycy, ale musi być jeszcze jakiś inny czynnik, który jest niezbędny do jej rozwoju. Oczywiście naukowcy go poszukiwali, ale były to poszukiwania igły w stogu siana. Wariantów genów, które mogą wpływać na ryzyko chorób układu krążenia, znajdowano dziesiątki, dziś znanych jest ich ponad setka.
Inni badacze skupili się nie na genach, lecz na tym, jak powstają cholesterolowe złogi. Wtedy pojawił się inny podejrzany niż sam cholesterol.
Co wspólnego ma cukrzyca z miażdżycą
W 2018 roku szwedzcy biolodzy pod kierunkiem Fredrika Bäckheda odkryli, że wśród osób chorych na cukrzycę II typu większość ma wysoki poziom propionianu imidazolu (co opublikowali w „Cell”). To o tyle istotny trop, że cukrzyca zwiększa ryzyko chorób układu krążenia, według różnych źródeł jest ono dwa do czterech razy wyższe.
Z czasem przybywało badań sugerujących silny związek propionianu imidazolu nie tylko z insulinoopornością, otyłością i cukrzycą, lecz także miażdżycą i chorobami układu krążenia z niewydolnością serca włącznie. Przegląd badań na ten temat ukazał się w lutym tego roku we „Frontiers in Endocrinology”.
Całkiem zaś niedawno, bo trzy miesiące temu, badania zespołu niemieckiego kardiologa Arasha Haghikia (profesora kardiologii na Uniwersytecie Ruhry w Bochum i kierownika Kliniki Kardiologii w tamtejszym Szpitalu Uniwersyteckim St. Josef) wskazały, że istnieje bezpośredni związek między propionianem imidazolu a miażdżycą.
Związek ten sprzyja powstawaniu miażdżycy niezależnie od poziomu cholesterolu. „Co tłumaczy, dlaczego u niektórych osób, które nie mają ani nadciśnienia, ani wysokiego poziomu cholesterolu, mimo to rozwijają się choroby serca i układu krążenia” – mówił prof. Haghikia dziennikowi El Pais.
To nie cholesterol
Naukowcy opublikowali niedawno (16 lipca) w „Nature” pracę. Przedstawiają w niej bardzo silne dowody, że to nie cholesterol jest kluczowym czynnikiem wywołującym miażdżycę.
Piętnaście lat temu hiszpańscy naukowcy poprosili pracowników banku Santander w Madrycie o udział w badaniach nad związkiem mikrobiomu jelitowego z chorobą wieńcową. Ochotnicy (ponad cztery tysiące osób) mieli między 40 a 55 lat i byli na pierwszy rzut oka zdrowi – przynajmniej na nic szczególnego się nie uskarżali.
Spośród nich czterysta osób wybrano do bardziej szczegółowych badań. Przebadano, je można powiedzieć, wzdłuż i wszerz, bo za pomocą komputerowej tomografii osiowej (CAT) oraz pozytonowej tomografii emisyjnej (PET). Złogi cholesterolu znaleziono w tętnicach aż 63 procent ochotników.
Już ten fakt był zastanawiający, bo nikt z badanych nie uskarżał się na choroby układu krążenia. Jeśli cholesterol ma niewielki związek z miażdżycą, co może ją wywoływać?
Przeczytaj także:
Zły propionian imidazolu
Jak wiemy, badacze mieli już podejrzanego. Był nim propionian imidazolu. W angielskiej nomenklaturze kolejność tych dwóch członów nazwy jest odwrotna (imidazole propionate) stąd stosowany czasem skrót ImP.
ImP występuje na przykład w mleku. Unikanie mleka niewiele jednak nam pomoże, bo ten sam związek powstaje w naszych układach pokarmowych. Wytwarzają go stale bakterie w naszych jelitach, wraz z innymi składnikami trafia do krwiobiegu.
Jak piszą badacze w pracy, propionian imidazolu był bezpośrednio związany z wysokim poziomem glukozy na czczo, niekorzystnym profilem kardiometabolicznym, w tym podwyższonym poziomem białka C-reaktywnego (CRP), wyższym wskaźnikiem masy ciała (BMI) oraz niskim poziomem „dobrego” cholesterolu HDL.
Przede wszystkim jednak im wyższy poziom propionianu imidazolu, tym wyższe było ryzyko miażdżycy u badanych.
Jeden receptor, kaskada zapalnych zmian
Byłaby to świeża hipoteza, która wymaga dalszych badań w celu jej potwierdzenia (lub, jak w nauce bywa, obalenia). Jednak w drugiej części cytowanej już wcześniej pracy (tej opublikowanej w „Nature” w połowie lipca) badacze opisują cały biochemiczny mechanizm szkodliwego działania propionianu imidazolu.
Innymi nie tylko mamy podejrzanego, wiemy już, jaki jest jego modus operandi.
Ta część pracy opiera się na badaniach prowadzonych na gryzoniach. Ze względów etycznych niektórych badań nie można prowadzić z udziałem ludzi, inne byłyby niepraktyczne. Myszy można na przykład genetycznie modyfikować.
Propionian imidazolu wiąże się z pewnym receptorem (imidazolowym, w skrócie I1R), obecnym na powierzchni mieloidalnych komórek supresorowych wytwarzanych przez szpik kostny. Ich rolą jest hamowanie stanów zapalnych. Gdy do receptora na powierzchni tej komórki przyłącza się cząsteczka propionianu imidazolu, komórki te przestają działać.
Szerzy się stan zapalny. To dopiero w jego wyniku odkładają się złogi cholesterolu i następują zwapnienia. To duże uproszczenie musi nam wystarczyć, szczegóły są nieco bardziej złożone (kaskada biochemicznych zmian dotyka komórki mieloidalne, makrofagi, fibroblasty oraz komórki nabłonka naczyń krwionośnych).
Mamy co do tego pewność, bowiem genetycznie zmodyfikowane myszy pozbawione receptora I1R nie miały miażdżycowych zmian, nawet jeśli karmiono je wysokotłuszczową dietą, a poziom cholesterolu w ich krwi był wysoki.
Jeden receptor, jedno rozwiązanie
Gdy to wszystko już ustalono, można było poszukać związku chemicznego, który zablokuje receptor I1R, a propionian imidazolu nie będzie mógł się do niego dopasować. Taki związek udało się naukowcom znaleźć.
Najczęściej używaną nazwą tego związku jest AGN192403 (rzadziej zaś BRD4780), czemu nie należy się dziwić, bowiem jego pełna angielska nazwa jest długa (to (±)-2-endo-amino-3-exo-isopropylbicyclo[2.2.1]heptane hydrochloride).
Gdy normalnym, niemodyfikowanym genetycznie, gryzoniom podawano dietę o wysokiej zawartości tłuszczów i jednocześnie tenże związek blokujący receptor I1R, w mysich tętnicach nie było śladów miażdżycy mimo wysokiego poziomu cholesterolu we krwi.
Badanie, którego wyniki zostały opublikowane w „Nature”, jest niezwykle solidne. Jego „ludzka część” opiera się na badaniach obserwacyjnych i solidnych badaniach diagnostycznych. Na gryzoniach wyjaśniono mechanizm działania propionianu imidazolu. Układanka jest w zasadzie kompletna. Bez propionianu imidazolu miażdżycowe zmiany nie zachodzą.
„Przez lata w kontekście miażdżycy koncentrowaliśmy się niemal wyłącznie na cholesterolu i rzeczywiście, odgrywa on istotną rolę w rozwoju tej choroby. Ale wiemy też, że nie tłumaczy wszystkich przypadków. Dlatego to badanie jest tak przełomowe. Pokazuje ono, że metabolit produkowany przez bakterie jelitowe (propionian imidazolu), może być nowym, niezależnym czynnikiem wyzwalającym proces miażdżycowy i to na bardzo wczesnym etapie. W praktyce być może będzie w przyszłości możliwość wykorzystania poziomu ImP we krwi jako biomarkera do wczesnego wykrywania miażdżycy, zanim pojawią się objawy” – mówi dr Wolnicka.
I dodaje: „Co więcej, przyszłe leczenie mogłoby opierać się na podwójnym działaniu, czyli blokowaniu receptora, przez który ImP wywołuje stan zapalny i jednoczesnym stosowaniu leków obniżających cholesterol.
Taka strategia mogłaby działać synergistycznie, stwarzając nowe podejście do prewencji chorób sercowo-naczyniowych. Jednak od badań na zwierzętach do powtórzenia tych samych badań na ludziach jest jeszcze daleka droga. Choć wyniki badań na myszach są bardzo obiecujące, szczególnie ważna jest m.in. dalsza ocena bezpieczeństwa i skuteczności blokowania receptora I1R w badaniach na ludziach”.
Leki, myszy i ludzie
Mamy zatem związek chemiczny, AGN192403, który zapobiega rozwojowi niekorzystnych zmian w tętnicach nawet mimo wysokiego poziomu cholesterolu. Ten sam związek, jak wynika z wcześniejszych badań, powinien również zapobiegać powstawaniu zespołu metabolicznego, czyli zespołu zmian prowadzących do zmniejszonej wrażliwości komórek na insulinę (co wiąże się z przyrostem masy ciała i rozwojem cukrzycy typu II).
Byłby więc to lek zapobiegający, jak się wydaje, otyłości, cukrzycy, miażdżycy i znacznie zmniejszający ryzyko chorób układu krążenia. Jest jedno ale. Do tego, by trafił na rynek, jest jeszcze długa droga.
To, że opatentowany związek działa na myszy, nie oznacza, że będzie działał na ludzi tak samo skutecznie (może znacznie słabiej lub wcale). Trzeba też ustalić, czy podawanie leku ma jakieś skutki uboczne. Jeśli tak, to czy korzyści ze stosowania je przewyższają? Trzeba też ustalić optymalną dawkę.
Innymi słowy, potrzebne są badania kliniczne z udziałem ludzi. Takie badania kliniczne prowadzi się na wielu tysiącach osób przez kilka lat. Potem wyniki badań oceniają agencje powołane do oceny skuteczności i bezpieczeństwa leków, rozważając wszelkie za i przeciw. Cała ścieżka zajmuje zwykle od pięciu lat do dekady.
Prawda czy fałsz?
Wysoki poziom cholesterolu jest groźny, prowadzi do miażdżycy, zatkania naczyń krwionośnych i w konsekwencji do zawałów serca czy udarów mózgu
Stworzony zgodnie z międzynarodowymi zasadami weryfikacji faktów.
Cel: bakterie w jelitach
Jak już wspomniałem, propionian imidazolu powstaje w jelitach. Produkują go bakterie. Na razie nie wiadomo, które szczepy są kluczowe w powstawaniu tego związku, naukowcy podejrzewają jedynie, że należą do rodzajów Escherichia, Shigella, and Eubacterium – ale to bardzo szeroki zakres podejrzanych.
Być może uda się je dokładnie zidentyfikować, co pozwoliłoby na opracowanie również innych sposobów na lepsze zdrowie, wymierzonych w szkodliwe bakterie (a nie receptor na powierzchni mieloidalnych komórek supresorowych). Można też myśleć nad opracowaniem szczepionki przeciwko takim szczepom bakterii.
Dobra wiadomość jest taka, że każdy może ograniczyć liczbę tych szkodliwych bakterii wytwarzających propionian imidazolu już teraz. Z badań wynika, że niższy poziom tego związku we krwi mają osoby, które spożywają dużo owoców, warzyw, zbożowych produktów pełnoziarnistych, ryb, herbaty oraz chudego nabiału i unikają palenia tytoniu.
Cóż, nie od dziś wiadomo, że zdrowa dieta znacząco zmniejsza ryzyko rozwoju cukrzycy typu II oraz chorób układu krążenia. Teraz wiemy, że zdrowa dieta jest zdrowa między innymi – jeśli nie przede wszystkim dlatego – że ogranicza wytwarzania propionianu imidazolu przez bakterie jelitowe.
„Nie mogę doczekać się, co się stanie”
Warto docenić to odkrycie. Jak pisze na swoim blogu biochemik Derek Lowe: „To stanowi silny dowód na to, że zablokowanie receptora I1R może zapobiegać miażdżycy niezależnie od poziomu cholesterolu i lipoprotein. Wydaje się też prawdopodobne, że ten sam mechanizm może mieć wpływ na wrażliwość na insulinę i kontrolę poziomu glukozy. To niezwykle interesujące i piszę to jako ktoś, kto przez lata pracował nad cukrzycą i problemami metabolicznymi.
Co jeszcze się dzieje, gdy długoterminowo zablokuje się ten szlak sygnalizacyjny imidazoliny, nie jest jeszcze jasne. Z pewnością jest też wiele różnych sposobów, by na ten szlak wpłynąć, i każdy z nich będzie miał zalety i wady. Jednak wygląda na to, że wszyscy musimy przyzwyczaić się, że skupianie się na poziomie cholesterolu i lipoprotein jako czynniku prowadzącym do miażdżycy i ryzyka chorób układu krążenia, nie było kompletne. I to łagodnie ujmując.
„Może być to wielka zmiana w sposobie postrzegania chorób metabolicznych i wielki postęp w badaniach tego, jak mikrobiom jelitowy wpływa na ludzkie zdrowie. Naprawdę nie mogę doczekać się, co się stanie.
Z pewnością lekarze, zamiast zlecać badanie poziomu cholesterolu, zaczną zlecać badanie poziomu propionianu imidazolu, czyli ImP we krwi".
Tajemnicza epidemia – nowotworów jelita wśród młodych ludzi
Odkrycie, że decydujący wpływ na rozwój miażdżycowych zmian ma związek wytwarzany przez bakterie jelitowe, to kolejna cegiełka do gmachu wiedzy o ludzkim mikrobiomie i jego wpływie na nasze zdrowie.
Warto wspomnieć tu o innej historii związanej z mikrobiomem. Do niedawna nowotwory jelita grubego najczęstsze zdarzały się wśród osób po 50. roku życia. Mniej więcej od dwóch dekad zaczęto notować ich coraz więcej w grupie dwudziesto- i trzydziestolatków. W niektórych krajach liczba młodych osób z diagnozą takiego nowotworu się wręcz podwoiła.
Naukowcy długo poszukiwali czynnika, który mógł odpowiadać za tę niekorzystną tendencję. Ze względu na stosunkowo szybką zmianę, która zaszła w ciągu jednego pokolenia, trudno było winić czynniki genetyczne. Pozostawały zatem czynniki środowiskowe.
Wśród nich najbardziej oczywistym podejrzanym była dieta, która przez ostatnie dekady zmieniła się w większości krajów na niekorzyść: ubyło z niej owoców, warzyw, produktów zbożowych z pełnych ziaren, przybyło zaś produktów wysoko przetworzonych o wysokiej kaloryczności, z dużą zawartością tłuszczów, cukrów, soli i konserwantów.
Takie zmiany w diecie powinny jednak w podobnym stopniu dotknąć wszystkie grupy wiekowe. Przełom pojawił się pięć lat temu, w 2020 roku, gdy badacze z holenderskiego Hubrecht Institute dowiedli, że jeden ze szczepów bakterii E. coli wytwarza związek nazwany kolibaktyną. Uszkadza on DNA komórek, prowadząc do szkodliwych mutacji, co zwiększa ryzyko powstawania nowotworów.
Nie był to jeszcze bezpośredni dowód na to, że za epidemię nowotworów jelita grubego wśród młodych osób odpowiada ten konkretny szczep bakterii. Była to silna, ale jednak tylko poszlaka.
Ten związek udowodnili dopiero w tym roku badacze, którymi kierował Marcos Díaz Gay (biolog z University of California San Diego), którzy opublikowali pracę na ten temat w „Nature” w kwietniu tego roku. „U młodych pacjentów do 39. roku życia widzimy związek z kolibaktyną w co trzecim przypadku [nowotworu]” – mówił „El Pais”.
Nobel za bakterie, które wywołują wrzody
To zwiększa szanse na terapie celowane w ten szczep E. coli tak samo, jak leczymy dziś zakażenia Helicobacter pylori, które odpowiadają za większość przypadków wrzodów żołądka i dwunastnicy (które znacznie zwiększają także ryzyko rozwoju ich nowotworów).
Nawiasem mówiąc, początkowo nie było pewne, czy Helicobacter ma jakiekolwiek szkodliwe działanie. Chcieli to udowodnić australijscy patolodzy z Uniwersytetu w Perth, Barry Marshall i Robin Warren. Zniechęcony wątpliwościami sceptyków Marshall po prostu wypił zawiesinę zawierającą hodowlę bakterii. Wkrótce wystąpiły u niego objawy ostrego zapalenia żołądka, co było ważnym dowodem na chorobotwórcze działanie H. pylori (co opisał w pracy opublikowanej w 1985 roku).
Za to odkrycie Marshall i Warren zostali dwie dekady później, w 2005 roku, uhonorowani Nagrodą Nobla w dziedzinie medycyny. Jeśli miałbym prywatnie obstawiać, to mocnymi kandydatami do tej nagrody są również autorzy publikacji wyjaśniającej, w jaki sposób za rozwój miażdżycy odpowiada związek wydzielany przez bakterie jelitowe.
„W ostatnich latach badania wykazały związek mikrobioty z cukrzycą, otyłością, nowotworami a teraz, co szczególnie istotne, także z miażdżycą. W tej perspektywie styl życia – czyli to, co jemy, jak śpimy, ile się ruszamy czy jesteśmy narażeni na stres – zyskuje jeszcze większe znaczenie, bo ma wpływ także na skład bakterii w naszych jelitach.
Spożywanie produktów takich jak warzywa, owoce, pełnoziarniste produkty zbożowe, a także fermentowanej żywności wspierającej prawidłową mikrobiotę, może realnie wpływać na poziom prozapalnych metabolitów i realnie wpływać na nasze zdrowie. Uważam, że przyszłość prewencji i terapii chorób cywilizacyjnych będzie coraz bardziej oparta właśnie na modulacji mikrobiomu” – stwierdza dr Katarzyna Wolnicka.
Rocznik 1976. Od dziecka przeglądał encyklopedie i słowniki. Ukończył anglistykę, tłumaczył teksty naukowe i medyczne. O nauce pisał m. in. w "Gazecie Wyborczej", Polityce.pl i portalu sztucznainteligencja.org.pl. Lubi wiedzieć, jak jest naprawdę. Uważa, że pisanie o nauce jest rodzajem szczepionki, która chroni nas przed dezinformacją. W OKO.press najczęściej wyjaśnia, czy coś jest prawdą, czy fałszem. Czasem są to powszechne przekonania na jakiś temat, a czasem wypowiedzi polityków.
Rocznik 1976. Od dziecka przeglądał encyklopedie i słowniki. Ukończył anglistykę, tłumaczył teksty naukowe i medyczne. O nauce pisał m. in. w "Gazecie Wyborczej", Polityce.pl i portalu sztucznainteligencja.org.pl. Lubi wiedzieć, jak jest naprawdę. Uważa, że pisanie o nauce jest rodzajem szczepionki, która chroni nas przed dezinformacją. W OKO.press najczęściej wyjaśnia, czy coś jest prawdą, czy fałszem. Czasem są to powszechne przekonania na jakiś temat, a czasem wypowiedzi polityków.
Komentarze