„Często jesteśmy jedyną szansą tych ludzi”. Jak Polska Misja Medyczna pomaga w Ukrainie?
Po wielkich mrozach, przerwach w dostawie prądu i braku ogrzewania do naszych klinik mobilnych w regionach przyfrontowych zgłaszali się ludzie z odmrożeniami kończyn – mówi koordynator Polskiej Misji Medycznej w Ukrainie
„W tym roku zima przyniosła nam duże mrozy i, niestety, z powodu długotrwałych przerw w dostawie prądu i brak ogrzewania po raz pierwszy musieliśmy odwoływać wizyty. Lekarze nie byli w stanie przeprowadzać konsultacji, kiedy temperatura w budynku spadała do -15 stopni” – mówi w rozmowie OKO.press Bogdan Awramenko, koordynator Polskiej Misji Medycznej w Ukrainie. Jest kardiologiem, który zaangażował się w pomoc w pierwszych tygodniach wielkiej wojny.
Polska Misja Medyczna pomaga w Ukrainie od pierwszych dni rosyjskiej pełnoskalowej inwazji w lutym 2022 roku. Zapewnia pomoc medyczną i leki w miejscowościach przyfrontowych, do których nikt nie dociera. Wspiera też ukraińskie oddziały neonatologiczne, ratując zdrowie matek i noworodków.
„Do naszych klinik mobilnych zgłaszali się ludzie z odmrożeniami kończyn”
Krystyna Garbicz, OKO.press: Z powodu rosyjskich ataków w ostatnich miesiącach Ukraińcy mierzyli się z długimi przerwami w dostępie do energii elektrycznej, brakiem wody i ogrzewania. Do tego były największe od wielu lat mrozy. Jak to wpłynęło na działalność Polskiej Misji Medycznej?
Bogdan Awramenko: Ta sytuacja miała bardzo duży wpływ na projekty, które prowadzimy w Ukrainie. Przyznam, że ten rok był dla nas najtrudniejszy.
W 2022 roku zapewnialiśmy wyłącznie pomoc humanitarną w postaci środków medycznych, materiałów eksploatacyjnych, sprzętu, a od 2023 roku zaczęliśmy prowadzić projekty – mobilnych klinik oraz wsparcia oddziałów neonatologicznych.
Pierwszym projektem były mobilne kliniki. Nasi lekarze pracują w obwodach charkowskim i sumskim, w miejscowościach, gdzie nie ma dostępu do infrastruktury medycznej lub jest on ograniczony. Przyjeżdżamy i przeprowadzamy konsultacje w różnych budynkach, przedszkolach, szkołach, punktach medycznych, a czasem w prywatnych domach.
Od 2023 roku staraliśmy się być niezależni – mieć własny generator, starlinka, a nawet grzejniki. Jednak w tym roku zima przyniosła nam duże mrozy i niestety z powodu długotrwałych przerw w dostawie prądu i brak ogrzewania
po raz pierwszy musieliśmy odwoływać wizyty na kilka dni.
Lekarze nie byli w stanie przeprowadzać konsultacji, kiedy na zewnątrz temperatura spadała do -20, -25, a w budynku – do -15 stopni.
Długotrwałe przerwy w dostawie energii elektrycznej zawsze powodują zakłócenia w pracy. Tej zimy naprawialiśmy nasze generatory znacznie częściej niż przez ostatnie trzy lata.
Przeczytaj także:
Jeśli chodzi o beneficjentów, to niestety również mierzą się z długimi odłączeniami energii elektrycznej. Do naszych mobilnych klinik zgłaszali się ludzie z odmrożeniami kończyn. W swojej praktyce, poza żołnierzami lub ludźmi, którzy mieszkają bezpośrednio na linii demarkacyjnej, wcześniej nie spotkałem się z przypadkami wychłodzenia i odmrożeń wśród cywili. Ludzie nie mają możliwości ogrzewania domów, jest problem z dostępem do drewna opałowego.
Mieliśmy też bardzo duże opady śniegu. Transport z tych mniejszych miejscowości nie działał. Przez jakiś czas ludzie byli odcięci od większych miast, gdzie mogli kupić leki w aptece lub zgłosić się do innych lekarzy. Pozostawali bez niezbędnych leków, na przykład na cukrzycę lub nadciśnienie, w związku z czym ich stan zdrowia się pogorszył.
Od trzech lat przyjeżdżamy do tych miejscowości. Ludzie znają nas, wiedzą, że wydajemy leki z zapasem na dwa, trzy, maksymalnie cztery tygodnie. A tutaj przez jakiś czas nie było nas, zostali bez leków.
Skąd ci ludzie wiedzą, kiedy przyjedziecie?
Mamy stałą listę miejscowości, w których pracujemy. Zawsze nawiązujemy kontakt z odpowiedzialną osobą ze społeczności lokalnej. Zazwyczaj jest to felczer lub sołtys. Wysyłamy im harmonogram, a oni przekazują informację ludziom. Z czasem to też zaczęło działać tak, że ludzie dzwonią jedni do drugich i powiadamiają się o naszej wizycie. Często jesteśmy dla nich jedyną możliwością, aby otrzymać pomoc medyczną.
Istotne jest, że nie tylko udzielamy konsultacji, ale – jak wspomniałem – także dostarczamy leki. Obliczyliśmy, że aby dojechać do apteki w mieście i wrócić, ludzie z niektórych wsi mieliby wydać od 350 do 400 hrywien tylko na drogę. A mają 3 tysiące emerytury. Oczywiście mogą otrzymać od lekarzy receptę na bezpłatne leki według państwowego programu refundacji „Dostępne leki”, ale nie obejmuje on wszystkich leków. Dlatego ludzie, zwłaszcza osoby starsze, chętnie korzystają z naszej pomocy.
Latem zdarza się, że zajmują miejsce w kolejce od 6 godz. rana, żeby mieć pewność, że lekarz ich przyjmie.
Nasi lekarze pracują od 09:00 do 17:00.
A jeśli lekarze diagnozują u człowieka chorobę, która wymaga dalszego leczenia lub operacji?
W nagłych wypadkach wzywamy państwowe pogotowie ratunkowe (zawsze przyjedzie i to do każdej miejscowości). Wtedy pacjent jest przewożony do najbliższej placówki służby zdrowia, gdzie może otrzymać pomoc szpitalną. Jeśli chodzi o planowe leczenie szpitalne czy planową interwencję chirurgiczną, to albo zawozimy taką osobę do placówki ochrony zdrowia, albo – co stosujemy częściej – udzielamy porad, kierujemy ją do konkretnych szpitali i osoba może pojechać tam sama, jeśli ma taką możliwość.
To wspaniale, że system opieki zdrowotnej w czasie wojny mimo wszystko przechodzi reformę i transformację. Obecnie, na podstawie skierowania od lekarza rodzinnego można trafić do dobrej placówki.
Jeśli osoba nie może samodzielnie dotrzeć, staramy się pomóc logistycznie lub szukamy partnerów, którzy mogą pomóc. Przyjmują oni pacjentów lub zapewniają środki na transport, ponieważ czasami są to dość duże kwoty. Im bliżej linii frontu, tym droższe są przejazdy.
Jednak przez różne obawy, przeżycia wojenne, inne okoliczności nie wszyscy decydują się na wyjazd, żeby kontynuować leczenie.
Im starsza osoba, tym trudniej ją przekonać. Często słyszymy: A co już mi tam zostało, a ja mam tu dom, kto będzie się nim opiekował, nie mogę wszystko zostawić.
Połowa osób nie jest gotowa kontynuować leczenie. Nawet gdy mówimy: „Zabierzemy, przywieziemy”. Nie, mam gospodarstwo, teraz nie jest odpowiedni moment, nie chcę, teraz nie mogę, mam osobę leżącą w domu.
Służby socjalne działają, ale nie wszędzie, bo brakuje pracowników socjalnych. W związku z tym bliscy nie mogą sobie pozwolić na dwutygodniowy czy dłuższy wyjazd w celu leczenia.
Jednak niektóre osoby odważyły się – wracają do domu po operacji z wszczepionymi rozrusznikami serca, po operacji przepuklin i wielu innych zabiegach i opowiadają, że to my ich zachęciliśmy. Ale niestety to mniejszość.
Praca w regionach przyfrontowych jest niebezpieczna. Rosyjskie drony atakują medyków, dziennikarzy, organizacje humanitarne i ekipy ewakuacyjne.
Dzięki Bogu nie mieliśmy takich przypadków. Najbliższa miejscowość, w której obecnie pracujemy, znajduje się 13 km od rosyjskiej granicy w obwodzie charkowskim.
Od naszych kolegów z innych organizacji wiemy, że rzeczywiście Rosjanie atakują dronami FPV pojazdy, które mają oznaczenia organizacji humanitarnej. Kilkakrotnie zaatakowali pojazdy Organizacji Narodów Zjednoczonych, atakują magazyny dużych międzynarodowych organizacji humanitarnych. Zawsze istnieje ryzyko.
Obecnie nie pracujemy w strefie pięciokilometrowej, gdzie trwa ewakuacja. Wcześniej nasz partner, z którym współpracujemy w zakresie mobilnych klinik, pracował również w strefie trzykilometrowej. Udzielali pomocy medycznej mieszkańcom, którzy zdecydowali się nie ewakuować. Odeszliśmy jednak od tego rozwiązania, ponieważ priorytetem jest ewakuacja. Niestety nie możemy wpłynąć na ostateczną decyzję ludzi, którzy zdecydowali się pozostać, bez względu na to, jak bardzo byśmy tego chcieli.
Ilu pracowników zatrudnionych jest w Ukrainie?
W klinikach mobilnych pracuje 18 osób. W projekcie neonatologicznym, który realizujemy za pośrednictwem partnera, zaangażowanych jest ponad 45 osób. Wszyscy są Ukraińcami.
„Niektóre szpitale nie były przygotowane na to, że stracą zasilanie elektryczne”
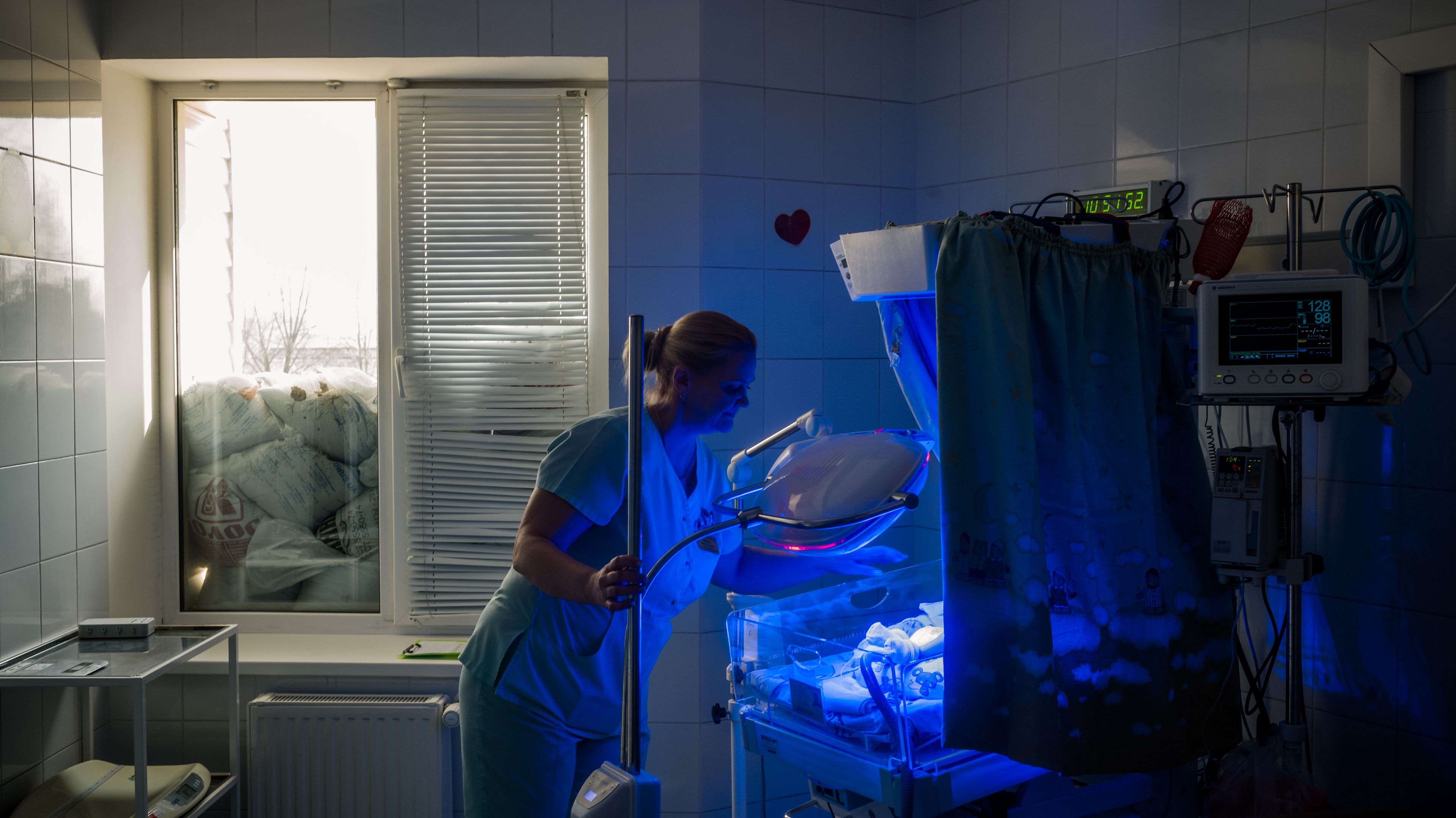
Porozmawiajmy o pomocy neonatologicznej. Jakie mieliście trudności w związku z problemami w systemie energetycznym?
Sytuacja w tym projekcie również była trudna. W 2025 roku współpracowaliśmy z 20 ośrodkami perinatalnymi, w których znajdują się oddziały neonatologiczne. W 2026 roku będzie to już 27 szpitali. Głównym problemem było to, że niektóre szpitale nie były przygotowane na to, że będą odłączone od prądu. Wiemy, że szpitale są obiektami infrastruktury krytycznej, ale niestety, ataki te spowodowały, że nawet takie obiekty straciły dostęp do energii elektrycznej. Ośrodek perinatalny, jak każdy inny szpital, ma oddziały intensywnej terapii. Mówimy o noworodkach z wadami, ponieważ centrum perinatalne zapewnia trzeci poziom opieki medycznej.
Duże ataki z całkowitym odcięciem infrastruktury krytycznej od prądu rozpoczęły się pod koniec grudnia i na początku stycznia. Otrzymywaliśmy prośby o dostawę mocnych generatorów, bo te, które były w szpitalach, mogły zapewnić prąd przez krótki czas między przerwami w dostawie prądu. A szpitale straciły zasilanie w ogóle.
Na przykład w Kijowie jeden z ośrodków, który uczestniczy w naszym projekcie, przez 9 godzin nie miał prądu z sieci. A jest to jedna z największych placówek w Ukrainie świadcząca pomoc neonatologiczną. Ich generator zasilał wyłącznie oddziały intensywnej terapii i sale porodowe. Następnie, po kolejnym ataku, zabrakło wody. W placówkach służby zdrowia to najpoważniejsza sytuacja, jaka może się zdarzyć. Jeśli energię elektryczną można dostarczyć za pomocą generatorów, to z wodą jest trudniej. A woda jest nieodłączną częścią aseptyki i antyseptyki. W szpitalu powinny być sterylne warunki. Następnie zniknęło ogrzewanie. Jeden z oddziałów pozostawał przez trzy i pół dnia bez ogrzewania. Przebywają tam dzieci o wadze od 500 g, które muszą przebywać w pełni bezpiecznych i ciepłych warunkach. Nie miały ich.
Obecnie sytuacja nieco się poprawiła. Dzięki zagranicznym partnerom i Unii Europejskiej dostarczyliśmy do różnych placówek, w tym do centrów perinatalnych, duże generatory, które przynajmniej częściowo mogą zapewnić zasilanie. Sytuacja w systemie energetycznym jest również nieco lepsza, ale niestety niektóre placówki nadal nie mają ogrzewania. Przechodzą na własne rozwiązania grzewcze oparte na energii elektrycznej, kupują grzejniki. Problem ten dotknął środkową i wschodnią część Ukrainy.
Jak wojna zmieniła funkcjonowanie oddziałów neonatologicznych i jak PMM je wspiera?
Przed pełnoskalową wojną w Ukrainie perinatalne ośrodki macierzyństwa funkcjonowały mniej więcej normalnie. Po inwazji Rosji w 2022 roku część personelu medycznego wyjechała. Wskutek rosyjskich ataków zostały zniszczone szpitale (na przykład wspieramy ośrodek perinatalny w Charkowie, gdzie w 2022 roku Rosjanie uderzyli w dach, a w 2024 roku dwa oddziały intensywnej terapii całkowicie zniszczyli), brakowało niezbędnego sprzętu. W 2022 roku doszło do masowej migracji. Niektóre kobiety w ciąży nie miały jak zarejestrować się w szpitalach, nie miały dostępu do opieki przedporodowej, a niektóre bały się pójść do szpitala. Po prostu pozostawały same ze swoją ciążą.
To wszystko spowodowało, że
w pewnym momencie zauważyliśmy wzrost liczby zgonów noworodków, a także częstsze niż przed wielką wojną przypadki przedwczesnych porodów i noworodków z wadami.
Zdaliśmy sobie sprawę, że możemy nie tylko zapewniać inkubatory oraz inny sprzęt dla oddziałów neonatologicznych. I chociaż zgodnie z klasyfikacją Światowej Organizacji Zdrowia (WHO) ukraińska służba zdrowia znajduje się w sytuacji reagowania kryzysowego, to nikt nie odwołał komponentu rozwojowego. W wielu placówkach nastąpiła wymiana personelu i obecnie dołącza wielu młodych specjalistów. Niestety Covid i pełnoskalowa inwazja nie stworzyły sprzyjających warunków do ich kształcenia. Dlatego, zamiast jedynie dostarczać sprzęt, razem z naszym partnerem – Stowarzyszeniem Neonatologów Ukrainy, które zarządza wszystkimi oddziałami neonatologicznymi w kraju – prowadzimy szkolenia personelu i obserwujemy, jak potem przebiega proces leczenia.
Zgodnie z danymi Stowarzyszenia, w ciągu trzech lat realizacji projektu – chociaż oczywiście wpływ mogą mieć także inne czynniki – zmniejszyła się śmiertelność zarówno matek, jak i dzieci. Zmniejszyła się też liczba powikłań poporodowych.
Ostatnią kwestią jest aspekt psychologiczny. Według danych WHO 20 proc. Ukraińców ma problemy psychiczne. W oddziałach neonatologicznych niezbędne jest wsparcie psychologiczne dla kobiet. Trudno jest nosić dziecko, wiedząc, że ma ono pewne patologie, które mogą ujawnić się po urodzeniu, lub zrozumieć, że dziecko urodziło się z wadami. Już przed wojną w centrach perinatalnych brakowało wsparcia psychologicznego.
Teraz staramy się zapewnić kobietom konsultacje psychologiczne, w razie potrzeby terapię długoterminową. W ciągu ostatnich czterech lat liczba przypadków depresji poporodowej wzrosła. Dotyczy to również kobiet, które rodziły naturalnie i u których wszystko jest w porządku z dziećmi, jaki i z nimi samymi. W warunkach wojny instynkt rodzicielski ujawnia się silniej. Obecnie w Ukrainie matki stanowią największą grupę, która schodzi do schronów przeciwbombowych, ponieważ ponoszą odpowiedzialność nie tylko za siebie, ale przede wszystkim za swoje dzieci.
Wojna i wypalenie zawodowe
A wasi lekarze schodzą do schronów, reagują na alarmy przeciwlotnicze? Wspominał pan, że w przyfrontowych miejscowościach przyjmujecie pacjentów w dość prowizorycznych warunkach. Są tam częste ostrzały.
Mamy protokół bezpieczeństwa i staramy się go przestrzegać. Jeśli ogłoszono alarm związany z groźbą użycia Oresznika, to oczywiście wstrzymujemy przyjmowanie pacjentów. Ale w większości miejscowości, w których pracujemy, nie ma schronów przeciwbombowych. Dlatego pracujemy tak, jak pracujemy. Jeśli jest to zagrożenie dronowe, to w większości przypadków kontynuujemy przyjmowanie pacjentów. Jeśli oczywiście Shahed krąży gdzieś w okolicy lub informują nas, że leci gdzieś w pobliżu, to przerywamy przyjmowanie pacjentów.
Tak samo działają centra perinatalne.
W Charkowie na przykład niewiele placówek służby zdrowia ma własne schrony przeciwbombowe. Ponadto alarm trwa tam 22-23 godziny na dobę. Dlatego niestety wszyscy kontynuują pracę w takich warunkach.
W jednym z wywiadów pan mówił, że na początku pracy klinik mobilnych, kiedy przyjeżdżaliście do wiosek wyzwolonych spod rosyjskiej okupacji, ludzie przychodzili do lekarzy i nie chcieli rozmawiać o swoim zdrowiu, lecz raczej podzielić się tym, co przeżyli. Jak sobie z tym wszystkim radzić? Wasza praca jest niebezpieczna i wyczerpująca emocjonalnie.
To prawda. Niestety, w naszym kraju nadal istnieje stygmatyzacja związana z korzystaniem z pomocy psychologicznej, pomimo niesamowitej kampanii informacyjnej prowadzonej przez państwo oraz organizacje pozarządowe. I chociaż obecnie w Ukrainie pomoc psychologiczna jest szeroko rozwinięta, stygmatyzacja wciąż pozostaje, zwłaszcza wśród osób powyżej 50. roku życia.
Teraz może nie jest to tak widoczne, bo niestety nie mamy nowych terytoriów wyzwolonych spod okupacji, ale kiedy w 2023 roku ludzie przychodzili do nas, to byli niechętni do rozmowy. Przychodzili, brali leki i odchodzili. Ich zadaniem było fizyczne przetrwanie. Stygmatyzacja wzmacniała blokadę przed szukaniem pomocy psychologicznej.
Od 2024 roku w naszych zespołach mobilnych zaczęli pracować psycholodzy. Jednym z ich zadań było po prostu stanąć w kolejce do lekarzy i porozmawiać z ludźmi. I stopniowo liczba osób, które zwracają się o pomoc psychologiczną – nawet osób starszych – zaczęła się zwiększać.
Dla nas ważne jest zintegrowane podejście do pacjenta. Terapeuta lub kardiolog mówi pacjentowi, że stan, który opisuje, nie jest związany ze zdrowiem fizycznym – ma na przykład zaburzenia snu. Wtedy lekarz zachęca go, aby poszedł do psychologa i porozmawiał z nim. Dla ludzi to też okazja, aby po prostu porozmawiać z drugim człowiekiem. Teraz jednak nie mamy wolnych terminów u psychologów na terapię długoterminową.
Rzeczywiście, lekarze, którzy wysłuchują tragicznych historii, jakie przeżyli nasi ludzie, są narażeni na wypalenie zawodowe.
Sami czasem żyją w podobnych warunkach jak pacjenci.
Uważam, że pracownicy służby zdrowia, zwłaszcza ci zatrudnieni w organizacjach pozarządowych, którzy pracują w odległych miejscowości, najbardziej dotkniętych przez wojnę, ucierpieli bardziej niż lekarze przyjmujący pacjentów w zwykłych placówkach służby zdrowia.
Opracowaliśmy system wsparcia dla naszych pracowników. Wraz z naszym partnerem w Ukrainie zapewniamy naszemu personelowi medycznemu – i nie tylko, na przykład mamy kierowcę – możliwość korzystania z nielimitowanej, wykwalifikowanej pomocy psychologicznej. Raz w roku organizujemy wypoczynek – tzw. retreat psychologiczny – w Karpatach dla osób pracujących w mobilnych klinikach. Przez pięć dni pracują z psychologami w grupach terapeutycznych i uczestniczą w różnych zajęciach. Jest to dla nich zarówno wypoczynek fizyczny, jak i psychiczny.
Natomiast wypalenie zawodowe podczas wojny to jeden z największych problemów, nie tylko wśród personelu medycznego. Obecnie wiele organizacji współpracuje właśnie z pracownikami służby zdrowia. Zdajemy sobie sprawę, że nam samym jest ciężko, zwłaszcza tym, którzy żyją przy linii frontu, i zmagają się z wieloma trudnościami jako zwykli ludzie, a dodatkowo biorą na siebie ból innych. Staramy się wspierać nie tylko naszych pracowników medycznych, ale także innych, żeby przeciwdziałać wypaleniu zawodowemu.
A jak Pan osobiście sobie radzi? Co Panu daje siłę, żeby dalej działać?
Jestem złym przykładem. U mnie nie działa instynkt samozachowawczy. Zawsze mi mówią: „Nie bałeś się jeździć tam, gdzie udzielałeś pomocy?”. Nie bałem się – to uświadomienie przychodzi później. Po kilku miesiącach wracasz do tego, przypominają się pewne obrazy i myślisz: „Boże, byłem tam”. W trakcie akcji nie odczuwasz strachu.
Co motywuje mnie do pracy? Duże zespoły. Mamy duży ukraiński zespół. Muszę pracować efektywnie, aby ludzie, którzy pracują ze mną czuli wsparcie i ochronę. Jesteśmy odpowiedzialni za tych, z którymi pracujemy. To mnie motywuje stay strong, do tego, by pozostawać silnym.
Na stronie Polskiej Misji Medycznej dowiesz się, jak można wesprzeć PMM.
Jest dziennikarką, reporterką. Ukończyła studia dziennikarskie na Uniwersytecie Jagiellońskim. Pisała na portalu dla Ukraińców w Krakowie — UAinKraków.pl oraz do charkowskiego Gwara Media. W OKO.press pisze o wojnie Rosji przeciwko Ukrainie oraz jej skutkach, codzienności wojennej Ukraińców. Opisuje również wyzwania ukraińskich uchodźców w Polsce, np. związane z edukacją dzieci z Ukrainy w polskich szkołach. Od czasu do czasu uczestniczy w debatach oraz wydarzeniach poświęconych tematowi wojny w Ukrainie.
Jest dziennikarką, reporterką. Ukończyła studia dziennikarskie na Uniwersytecie Jagiellońskim. Pisała na portalu dla Ukraińców w Krakowie — UAinKraków.pl oraz do charkowskiego Gwara Media. W OKO.press pisze o wojnie Rosji przeciwko Ukrainie oraz jej skutkach, codzienności wojennej Ukraińców. Opisuje również wyzwania ukraińskich uchodźców w Polsce, np. związane z edukacją dzieci z Ukrainy w polskich szkołach. Od czasu do czasu uczestniczy w debatach oraz wydarzeniach poświęconych tematowi wojny w Ukrainie.
Komentarze